تجمع قيحي في جوف | Empyema
ما هو تجمع قيحي في جوف
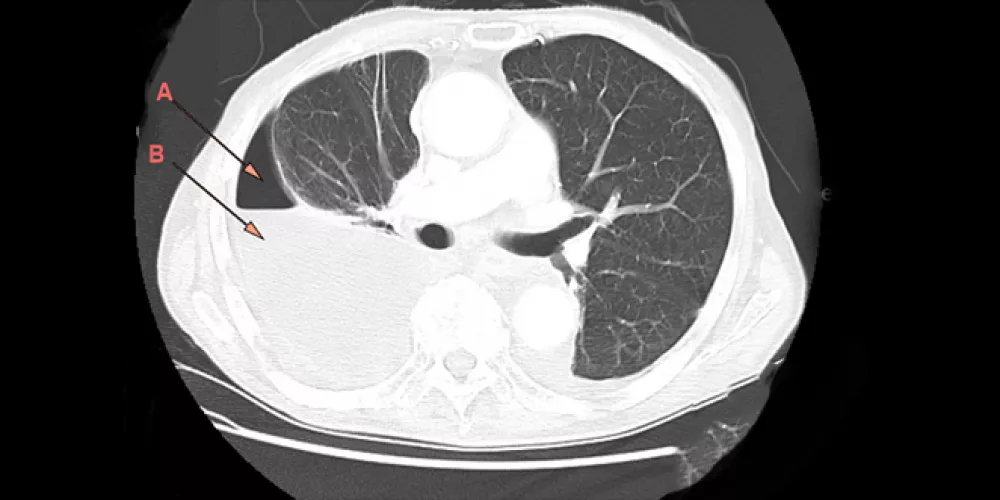
ذات الجنب القيحية أو تقيح الجنب , تجمع قيح في أحد تجاويف الجسم. وأكثر التجاويف إصابة بذلك التقيح؛ هو الجنبة. والذي يضم المنطقة التي تشمل بطانة التجويف الصدري. وقد تحدث الدبيلة عقب التهاب رئوي، أو تدرن. وتسبب ضيق النفس. وعند تسرب العدوى إليها يقترن ذلك بحدوث حمى، وسعال وإحساس عام بالتوعك. يمكن تشخيصها بالأشعة والتسمع. وتعالج بالمضادات الحيوية. وقد تلزم الجراحة في إخراج الماء المتجمع.
1- تشكـِّـل الانتانات الرئوية أو القصبية كذات الرئة أو الخراج الرئوي أو توسع القصبات نحو 50% من أسباب تقيحات الجنب. حيث تنفتح بؤرة انتانية رئوية على جوف الجنب مباشرة وتنشر فيه الجراثيم الممرضة. أو بآلية ثانية ناجمة عن انسداد الأوعية اللمفية الرئوية مكان الإصابة فيرشح اللمف بما فيه من جراثيم عبرها إلى جوف الجنب. ويؤهب كثيراً لنمو هذه الجراثيم وتكاثرها وجود مسافة ميتة (فراغ) في جوف الجنب ناجمة عن انضغاط الرئة الخارجي بالانصباب المرافق. لذلك يعد التفريغ السريع للانصباب بقصد انتشار الرئة واعادتها إلى جدار الصدر من الخطوات الأساسية في العلاج. 2- بعد العمليات الجراحية الصدرية، حيث يحصل التلوث أثناء العمل الجراحي أو بعده. فقد تكون الأدوات المستعملة غير معقمة وقد ينفتح خراج أو قصبة أثناء العملية إلى جوف الجنب. وقد تفشل مفاغرة أو خياطة قصبية وغير ذلك. 3- الرضوض الصدرية بخاصة المفتوحة كجروح الطعن والطلق الناري وفي زمن الحرب أكثر من السلم. 4- الريح الصدرية العفوية المهملة أو فاشلة العلاج المحافظ بخاصة الانتظار المديد على التفجير أكثر من عشرة أيام. 5- الانتانات المجاورة التي توصل الجراثيم بانفتاحها إلى الجنب مباشرة مثل خراجات تحت الحجاب، خراجات جدار الصدر، ذات عظم ونقي في الأضلاع، التهابات المنصف القيحية وغير ذلك. بينـَّنت الدراسة الجرثومية أن العنقوديات هي الأكثر مشاهدة وتصل حتى 77% من الحالات بخاصة عند الأطفال تحت العامين. تليها سلبيات الغرام المختلفة مثل الكولونيات، عصيات القيح الأزرق، المتقلبات، السالمونيلا – 45% من الحالات. وبدأت تظهر اللاهوائيات كسبب ثالث بعد تطور عملية زرعها على الأوساط الخاصة – 20% من الحالات. أما المكورات العقدية والرئوية فقد كانت قديماً الأكثر مشاهدة وتراجعت في الوقت الحاضر. التشارك بين نوعين أو أكثر من الجراثيم وارد وممكن. كما أن الزرع قد يكون سلبياً ويـُفسـَّر ذلك بنقطتين: تناول المضادات الحيوية قبل الزرع أو عدم إجرائه على الأوساط الخاصة باللاهوائيات.
تمر الحالة دائماً بثلاث مراحل بشكل تدريجي وغير ملحوظ من مرحلة لأخرى: المرحلة النتحية: تتصف بانصباب جنب غزير وسريع لكنه عقيم بالزرع ناقص الكثافة والمحتوى الخلوي يظهر كارتكاس لالتهاب الجنب المرافق لالتهاب الرئة أو الجوار. تحتفظ الرئة خلال هذه المرحلة بقابليتها للانتشار والتفريغ بالبزل أساسي جداً في علاج هذه المرحلة. المرحلة الانتقالية أو الليفية – القيحية: إذا لم تعالج المرحلة الأولى تصل الجراثيم إلى الانصباب المصلي فتزداد كمية الكريات البيض والليفين بشدة ويصبح اللون عكراً ثم قيحياً ويبدأ اللفين بالترسب على وريقتي الجنب الحشوية والجدارية مشكلاً قشرة سميكة تمنع من جهة انتشار التقيح وتوسعه لكنها من الجهة الثانية تحصر الرئة وتفقدها قابليتها للانتشار فيحصل التحجـُّب. والتفريغ بتفجير الجنب هو أساس المعالجة هنا. وإلا سيبحث القيح عن مخرج أما عن طريق القصبات فيحدث ناسور قصبي – جنبي أو عن طريق جدار الصدر فيحدث الخراج الاضطراري. المرحلة المزمنة أو التعضي: تبدأ هذه المرحلة عادة بعد 4-6 أسابيع وتتصف بتعضي القشرة الجنبية وظهور التصاقات شديدة جداً تحصر الرئة. كما أن الأضلاع تنجذب إلى بعضها وتصغر المسافات بينها ثم تفقد قابليتها للحركة. وكذلك الحجاب الحاجز يرتفع إلى الأعلى ويتثبـَّت وينجذب المنصف إلى الجهة الإصابة فتنقص وظيفة الرئة أو تزول كليا وهذا ما يسمى الصدر المتجمد Frozen Chest ولا بد من المداخلة الجراحية في هذه الحالة.
تختلف الأعراض السريرية والشعاعية وفقاً لشكل ذات الجنب محجـَّبة أو منتشرة، مترافقة مع ناسور قصبي أو بدونه. تبدأ الحالة مع أعراض الانتان: حالة عامة سيئة – ترفع حروري – عرواء- تعرق غزير – وهن عام – غياب شهية .. ألم صدري بجهة الإصابة مستمر يزداد بالسعال وحركات التنفس العميقة وتبديل الوضعية، ترافقه زلة تنفسية تختلف شدتها حسب درجة الانصباب المرافق ودرجة الأذية الرئوية. يترافق السعال غالباً بقشع قيحي غزير تصل كميته حتى نصف لتر في اليوم بسبب ترافقه مع آفة قيحية في الرئة أو مع ناسور قصبي. وعند الانفتاح على القصبات قد تظهر علامة القيء الصدري للقيح. وتزداد كميته عندما يضطجع المريض على الجانب السليم. ما عدا ذلك يكون السعال جافاً تخريشياً. ونظراً لشدة الألم والزلة والتقشـُّع يأخذ المريض وضعيات جلوس معينة مثل: نصف الجلوس أو الاضطجاع على الجانب المريض حيث تتحدد الحركات التنفسية فتخف الأعراض المذكورة. نجد بالفحص تحدداً في الحركات التنفسية بجهة الإصابة مع أصمية بالقرع توافق حدود الانصباب وبالاصغاء ضعفاً أو انعداماً بالاصوات التنفسية كما تسمع بعض الخراخر الرطبة. نجد أحياناً انتباجاً على جدار الصدر (الخراج الاضطراري) الناجم عن تنوسر الحالة عبر الأوراب إلى جدار الصدر وبالتالي التنوسر إلى الجلد وحدوث الناسور الجنبي – الصدر مع نز قيحي دائم.
يعتمد التشخيص بشكل أساسي على: 1- الصورة السريرية. 2- الفحوص المخبرية التي تبدي ارتفاع الكريات البيض على حساب المعتدلات وزيادة سرعة التثفل ونقص في البروتينات مع اضطراب الشوارد حيث تحاول العضوية في البداية تعويض الالبومين الضائع في القيح بزيادة تصنيع الغلوبولين ولكن مع تقدم الحالة تنكسر المعاوضة فتضطرب سوائل الدم وشوارده. 3- الدراسة الشعاعية التي تظهر احدى العلامات التالية: - انصباب جنب خفيف مع منظر التهاب رئة (البداية). - انصباب جنب مع خط داموازيه. - انصباب جنب مع مستوى سائل – غازي يدل على وجود ناسور. - انصباب جنب شامل (نصف صدر ظليل). - أشكال محجبة مختلفة معظمها يأخذ شكلاً دائرياً أو بيضوياً يشبه الكبسة المائية. 4- بزل الجنب، هو المفتاح والوسيلة الجازمة في التشخيص حيث نحصل على القيح ويرسل مباشرة للمخبر لتحديد الزمرة الجرثومية والمضاد الحيوي المناسب (زرع وتحسس). كما يمكن حقن مادة ظليلة عبر ابرة البزل لتحديد مكان وحجم جوف ذات الجنب وعلاقته مع القصبات بوجود ناسور قصبي. 5- تنظير القصبات، لتحديد وضع القصبات في الرئة المنخمصة وهل هناك سبب مركزي كالورم أو الجسم الأجنبي كما يمكن إجراء التصوير الظليل للقصبات للتأكد من وجود ناسور قصبي أو خراج رئة أو توسع قصبي كسبب دائم لتقيح الجنب.
إن الشفاء مرتبط بتحقيق الشرطين التاليين معاً ولا يكفي أحدهما بمفرده: القضاء على الانتان وانتشار الرئة وعودتها إلى جدار الصدر. والوصول لذلك يبدأ دائماً بتجربة العلاج المحافظ المرتكز على: 1- تفجير صدر مغلق تحت الماء وفي أخفض نقطة من الجوف القيحي لتفريغه كلياً. 2- غسيل جنب متكرر يومياً بالمطهرات الموضعية مثل الكلورهيكسيدين أو المحلول الملحي الفيزيولوجي للمساعدة على القضاء على الانتان موضعياً من جهة، ولإزالة الليفين المترسب من جهة ثانية حيث يؤدي تراكمه إلى انضغاط الرئة وحصرها وتشكل قشرة سميكة تحتاج فيما بعد لتقشير جراحي. ويمكن أحياناً حقن الخمائر حالـّة الليفين داخل جوف الجنب. 3- التغطية الواسعة بالمضادات الحيوية وفقاً للزرع والتحسس مع إضافة المترونيدازول عند وجود اللاهوائيات. كما يجب حقن المضادات الحيوية باستمرار داخل جوف الجنب بعد الانتهاء من غسيله. 4- المعالجة الداعمة لتحسين الحالة العامة للمريض بنقل الدم أو الألبومين أو البلازما والفيتامينات ومحرضات المناعة. 5- المعالجة العرضية بخاصة في المرحلة الحادة كخافضات الحرارة ومضادات الالتهاب اللانوعية والمقشعات وغيرها. تستمر المعالجة بهذه الطريقة لعدة أسابيع نراقب خلالها زوال الأعراض السريرية وتوقف خروج القيح عبر المفجر وسلبية الزرع مما يؤكد القضاء على الحالة الانتانية. كذلك عودة سماع الأصوات التنفسية على كامل جدار الصدر وانتشار الرئة على الصورة الشعاعية. عندها يسحب المفجر وتنتهي المعالجة بشفاء معظم الحالات بالشكل المحافظ..
تنبيه
المعلومات الطبية الموجودة على هذه الصفحة تهدف إلى التثقيف العام فقط، ولا تُعد بديلاً عن الاستشارة الطبية. يمكنك الوثوق بخبرة أطباء منصة الطبي المعتمدين للحصول على استشارة طبية دقيقة وشخصية عبر خدمات الرعاية الصحية عن بُعد، المتوفرة على مدار الساعة.
محتوى طبي موثوق من أطباء وفريق الطبي
أخبار ومقالات طبية
آخر مقاطع الفيديو من أطباء متخصصين
أحدث الفيديوهات الطبية
مصطلحات طبية مرتبطة بأمراض باطنية
أدوية لعلاج الأمراض المرتبطة بأمراض باطنية
 تسجيل دخول
تسجيل دخول